林俊医生的科普号
- 精选 膝关节僵直畸形,术后第一天快速康复!
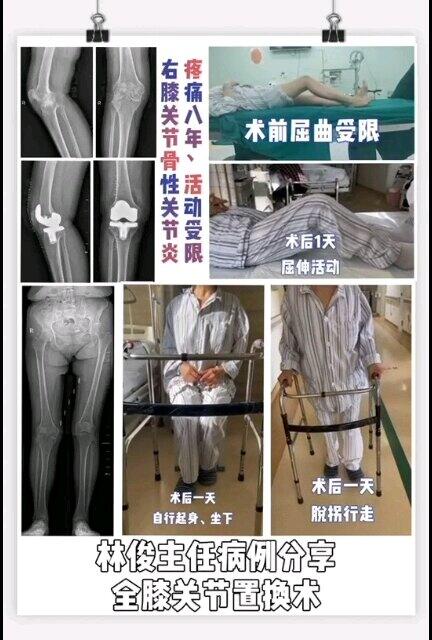 林俊 主任医师 苏州大学附属第一医院 骨科891人已观看
林俊 主任医师 苏州大学附属第一医院 骨科891人已观看 - 精选 12年前因结核髋关节脱位当地行髋关节融合术,髋关节活动不能,骨盆倾斜,患肢短缩7厘米。术后恢复满意!
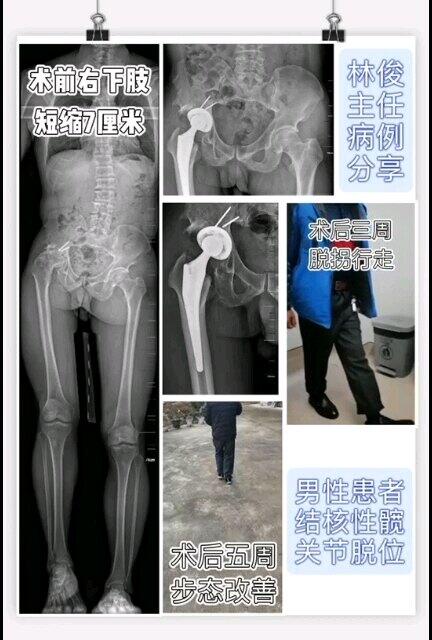 林俊 主任医师 苏州大学附属第一医院 骨科879人已观看
林俊 主任医师 苏州大学附属第一医院 骨科879人已观看 - 精选 DAA微创全髋关节置换技术助力高龄患者快速康复
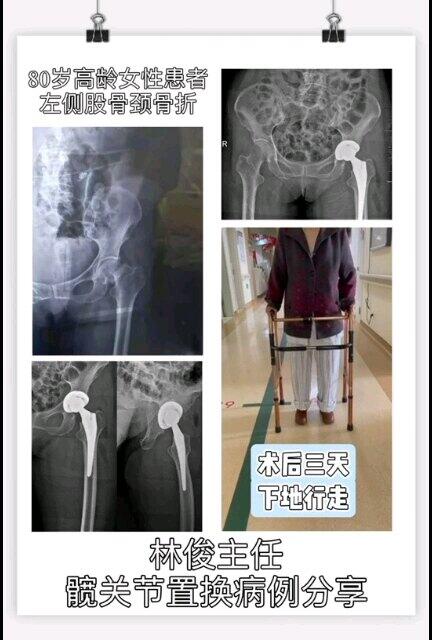 林俊 主任医师 苏州大学附属第一医院 骨科826人已观看
林俊 主任医师 苏州大学附属第一医院 骨科826人已观看 - 精选 同期双侧膝关节置换
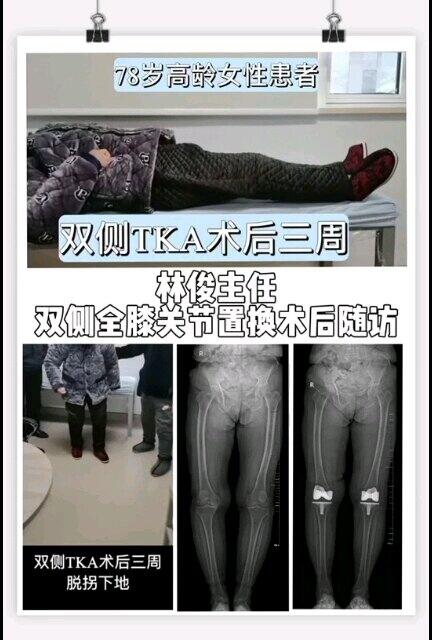 林俊 主任医师 苏州大学附属第一医院 骨科770人已观看
林俊 主任医师 苏州大学附属第一医院 骨科770人已观看 - 精选 髋膝关节置换术后需要补钙吗?林俊 主任医师 苏州大学附属第一医院 骨科1367人已读
- 精选 髋关节置换手术入路选择与快速康复
苏州大学附属第一医院骨科林俊苏州大学附属第一医院骨科林俊
林俊 主任医师 苏州大学附属第一医院 骨科1646人已读 - 引用 髋关节置换术的加速康复
髋关节是人体中最大、最稳定的关节之一,由一个球(股骨头)和一个窝(髋臼)两部分组成髋关节表面覆盖着一层白色、透明、光滑的软骨,同时关节囊内能够分泌少量滑液,以减少关节内的摩擦,使您运动灵活并且没有疼痛。髋关节受损后,软骨变形、磨损,将会出现中重度持续性的关节疼痛和功能障碍,严重影响您的日常生活和工作。通过其他非手术治疗无法缓解症状者可实施人工全髋关节置换术。全髋关节置换手术:已成为治疗终末期髋关节疾病安全、有效的手段,应用人工材料制作的全髋关节结构置入人体以代替病损的自体关节,从而恢复髋关节功能。然而,除了精准的手术技术外,围术期的加速康复也同样是保证和巩固手术效果,促进关节功能康复的重要部分,是患者获得独立生活能力的关键。加速康复在围术期管理的关键是减少出血,减少创伤反应。做到无血、无栓、无肿、无痛、无感、无管、无吐、无带。从而使患者和家属减少对手术的恐惧和焦虑,从而提高手术安全性和患者满意度,做到愉悦手术,佳舒康复。其主要内容包括以下内容:1. 患者宣教、预康复可减少住院时间和增加患者满意度,保障患者知情权和选择权。主要内容包括:医护一体进行视频宣教,介绍手术过程,如何控制疼痛,如何缓解焦虑,何时出院。术前预康复包括心肺功能(深呼吸、咳嗽训练、上楼训练、6 分钟步行实验)和肢体肌力锻炼(主动肌力锻炼和关节功能锻炼)。2. 围术期营养围术期营养不良(低蛋白血症)会导致伤口延期愈合,增加术后伤口感染风险,延长住院时间。3. 手术当日饮食管理术前 2-4h 饮用术前营养汤,缓解患者长时间禁食带来的不适,同时不影响术后血糖以及胰岛素敏感性,且不增加麻醉风险。4. 围术期限制性输液对于高血压、心脏病等合并症多,机体代谢功能退化等中老年人,应限制性输液——生理需要量+术中丢失+术后摄入缺失量(约为 800~1000 mL)。5. 术前、术后贫血处理术前纠正贫血,术中、术后减少出血,同时术后纠正贫血。Hb<70 g/L 时应该输血,Hb<80 g/L 时有贫血症状者输血,Hb<100 g/L 时静脉铁剂+EPO,Hb>100 g/L,口服铁剂。6. 应用氨甲环酸应用氨甲环酸可以有效减少围术期隐性失血以及血红蛋白丢失,同时减轻术后炎症反应、关节肿胀以及疼痛,缩短住院时间,促进加速康复的实施。7. 优化手术操作技术时刻保持微创理念,在确保手术顺利完成的同时尽可能缩小手术切口,做到组织损伤小、出血少、生理机能影响小,微创操作的理念应该贯穿全过程。8. 预防下肢深静脉血栓骨科大手术后早期是下肢深静脉血栓的高风险期,术后有效的止血会导致血栓风险增加,应在伤口出血趋于停止时开始应用抗凝药物。9. 优化镇痛与镇静睡眠术前术后行抗炎、镇痛、抗焦虑、镇静四联一体管理;术中行切口周围麻药注射、镇痛、联合股神经或隐神经阻滞;出院后口服消炎镇痛药。10.伤口管理——减轻炎症反应伤口常见渗液、渗血或浅层感染等并发症,预防措施包括严格无菌操作,伤口皮下脂肪清除以及局部使用氨甲环酸。12. 预防恶心、呕吐关节置换术后恶心呕吐发生率为 49.6%,可以通过预防体位、药物使用(术中使用地塞米松10mg,术后选用昂丹司琼或莫沙必利)等减少恶心呕吐的发生率。13. 选择性引流管 对于微创或关节囊内操作,无关节囊外操作或矫正畸形的患者可以不安引流管;对于畸形重、创面渗血明显的患者可以安放引流管。14. 选择性导尿管对于手术时间短于1.5小时,手术出血量少于200 mL的,可以不安置导尿管;其他病人应选择性安置导尿管。15. 康复锻炼目前认为关节置换加速康复中功能锻炼的基本共识为:良好的镇痛措施,术前宣教与预康复,增加肌肉力量,手术当天床上及床下功能锻炼。康复计划应遵循个体化、渐进性和全面性原则。术后康复训练一、床上康复运动目的:恢复肌肉力量和促进下肢血液循环,预防深静脉血栓的形成。1、双腿之间放一软枕,保持髋关节外展10-20度,防止假体脱位。2、屈伸踝关节练习,仰卧位,伸直膝关节,直腿抬高运动。3、股四头肌练习,绷紧大腿前方肌肉,尽量伸直膝关节,维持5-10秒。4、屈髋屈膝练习,滑动足跟使膝关节尽可能弯曲,髋关节屈曲小于90度。5、髋外展练习,患肢伸直,绷紧肌肉,缓慢外展至40-45度,而后内收,不要超过中线,避免内收内旋。二、站立训练目的:以期恢复髋关节活动度,和增强下肢肌肉力量1、协助患者抬高床头,静坐5分钟,患侧肢体先下床,双手拉住床头挂环,健肢顺势移到床边,保持手术肢体和躯干在一条线上,禁止扭转患肢,调整坐姿静坐5分钟。2、调整助行器高度,平腕关节,双脚与肩同宽,手握助行器支撑站立,身体不要向前倾,助行器放置在前方10厘米处,先迈患肢,健肢跟上,健肢触到床边。三、上下楼梯目的:有助于髋关节力量和运动,正常能力的恢复
刘乃澄 副主任医师 苏州大学附属第一医院 骨科2206人已读





